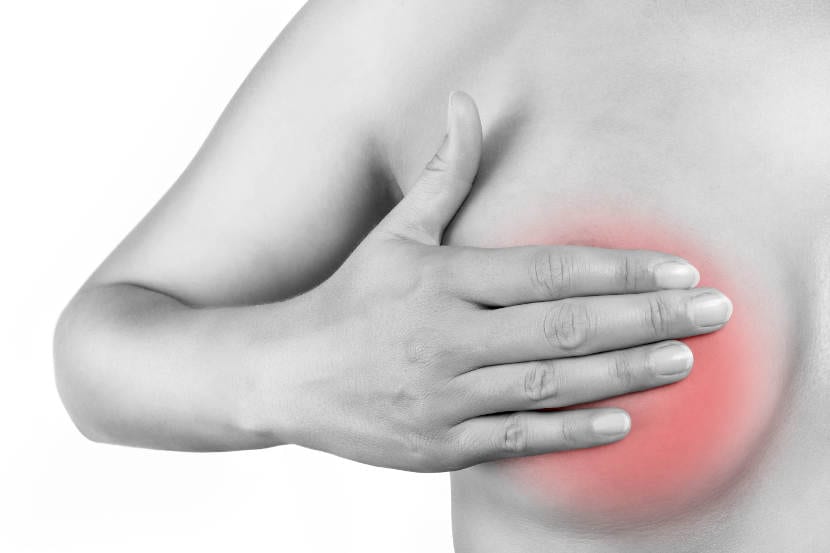
La lactancia materna es una experiencia fabulosa. Tener a tu bebé en brazos alimentándose de ti produce una sensación difícil de explicar. Aunque no todo es tan maravilloso. De hecho, personalmente, si hay algo que recuerdo con verdadero dolor (y horror) es, por una parte, al subida de la leche (sobre todo la primera vez) y, por otra, la primera mastitis que pasé con el primero, más o menos en su primer cumpleaños. Luego tuve otra, pero la cogí a tiempo, casi podría decir que no llegó a ser tal.
La mastitis es una infección de los tejidos mamarios que provoca dolor, fiebre, inflamación y que llevar a mayores complicaciones. Muchas mujeres pueden sufrir una mastitis al inicio de la lactancia por acumulación de la leche. En otros casos, cuando la lactancia se prolonga, la fuerza de succión del bebé (con sus mordiscos incluidos) también juega un papel importante en la aparición de la mastitis. La mastistis también puede ser consecuencia de una infección bacteriana. A continuación te cuente de manera breve qué tienes que hacer si sufres mastitis,como identificar los primeros síntomas y cómo prevenirla. Pero, por favor, no dejes de ir al médico. Como te decía, la mastitis se puede complicar mucho.
¿Qué es la mastitis?
La mastitis es un problema frecuente provocado por una infección de los tejidos mamarios que causa una inflamación dolorosa en uno o en ambos pechos que puede suceder, principalmente, por dos causas:
- Por un conducto lácteo bloqueado, bien porque no se ha vaciado suficientemetne el pecho o se está mucho tiempo si amamantar al bebé o vaciar el pecho, y también por la presión originada sobre el pecho caudado ropa ajustada, dormir boca abajo, presión del bebé al mamar, etc.
- Bacterias que se acumulan en las grietas del pezón, que puede producirse por un mal acomplamiento del bebé o por heridas
Antes de seguir leyendo, tengo que aclararte una cuestión: la mastitis no es peligrosa para el bebé y no tienes que dejar de amamantarlo, a no ser que el médico te recete antibióticos. Te lo explico todo con detalle más abajo.

Síntomas de la mastitis
La mastitis puede aparecer en cualquier momento durante la lactancia, aunque las primeras semanas son un momento de bastante riesgo. Además, la mastitis puede afectar a un pecho o a ambos, y puede aparecer también al dejar la lactancia o incluso después.
Identificar los primeros signos de mastitis es fundamental para tomar medidas y que no vaya a más, además de acudir al médico. Los tratamientos con antibióticos son eficaces en estos casos y en la mayoría no es necesario interrumpir la lactancia (aunque sí que hay que vaciar el pecho).
Los síntomas de mastitis son los siguientes_
- Sensibilidad en partes del seno
- Temperatura elevada en el seno afectado (al tocarlo se siente más caliente que el resto de tu cuerpo)
- Inflamación del pecho
- Dolor o sensación de ardor, en especial cuando das de mamar
- Enrojecimiento de la piel
- Fiebre
- Fatiga
- Malestar similar al de una gripe
- Náuseas
Tratamiento de la mastitis
La mastitis es una condición que necesita de atención médica. Además del tratamiento con antibióticos que puede recetar el médico, hay algunas medidas que puedes tomar para favorecer y acelerar el proceso de curación.
Lo primero es mejorar la posición de lactancia. Aunque duela (dar el pecho con mastitis duele mucho, pero tienes que hacer), debes colocarte de manera que favorezcas la salida de la leche. Consulta con el médico o con la matrona. Dependiendo de la edad del bebé algunas posturas pueden resultar muy útiles.
Además, en caso de mastitis, no dejes de amamantar al bebé. La mastitis no presenta ningún riesgo para él. Si el médico te receta antibióticos, pregúntale, porque probablemente no puedas darle el pecho al bebé mientras dure el tratamiento. En caso de que te recomiende no darle el pecho al bebé, debes vacíar el pecho de leche. Y si el bebé no vacía el pecho por completo, completa el vaciado con el extractor. Si puedes amamantar la bebé, dale de mamar con frecuencia para que no se acumule mucha leche, iniciando la toma por el seno afectado.

Antes de dar el pecho o de sacarte la leche, hazte masajes en el pecho y aplica calor húmedo para abrir los conductos de la glándula mamaria. Las compresas frías pueden ayudar a aliviar el dolor mientras no se esté amamantando. No olvides descansar todo lo que puedas y beber mucha agua para reponer los líquidos perdidos.
Además, aunque el médico no hay considerado oportuno recetarte antibióticos, hay algunos medicamentos que puedes tomar para el dolor, pero deberías consultarle antes de tomarlos.
Cómo prevenir la mastitis
Los siguientes consejos te serán de gran utilidad para prevenir la mastitis:
- Procura que tu bebé se acople bien a tu pezón. El bebé debe abrir bien su boca antes de aferrarse a tu pecho para abarcar con ella todo el pezón y la mayoría de tu aréola y sus labios se abran hacia fuera
- Cambia de posición mientras amamantas al bebé para ayudarle a vaciar completamente el pecho.
- Utiliza un sostén que no cause mucha presión sobre tu pecho.
- Evita que tus pechos se llenen en exceso. Si no puedes amamantar al bebé o este no tiene hambre sácate la leche con extractor.
- Cambia las almohadillas de la lactancia frecuentemente para que tus pezones no estén expuestos a la humedad constante y evitar así la creación de un medio amigable para la proliferación de bacterias.
- Siempre que puedas deja que tus pezones se sequen al aire después de alimentar al bebé, en especial si tienes grietas.
- Masajea tus pechos donde notes bultos por acumulación de leche para que no obstruya el conducto. Hazlo mientras amantas al bebé y bajo la ducha con agua caliente.